پسوریازیس چیست؟
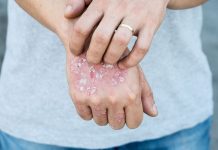
پسوریازیس یا بیماری پوستی صدف از بیماری های خود ایمنی، غیر مسری و مزمن پوستی است که به علت تولید سریع سلول های پوستی ایجاد شده و با پوسته پوسته شدن سطح پوست همراه است.
از نشانه های شایع پسوریازیس التهاب و قرمزی ناحیه آسیب دیده است، فلس های پوستی در پسوریازیس معمولی به رنگ نقره ای سفید و ضخیم می باشد که روی زخم های قرمز رنگ کشیده شده و گاهی زخم ها ترک خورده و خونریزی می کند.
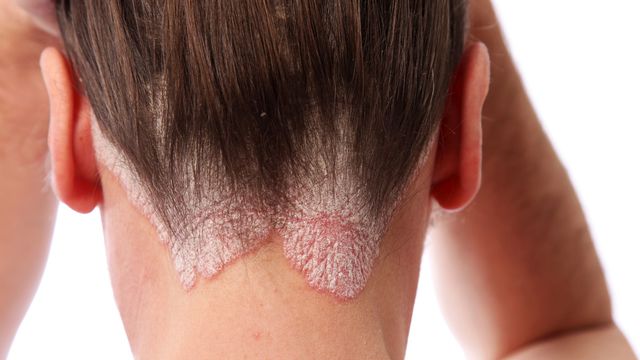
پسوریازیس از انواع بیماری های التهابی و غیر قابل درمان است، گاهی علائم آن عود کرده و دوباره به حالت خاموش برمی گردد. پسوریازیس خفیف ممکن است فقط نواحی محدودی از پوست را درگیر کند اما نوع شدید آن، با ضایعات پوستی ضخیم و گسترده در کل بدن همراه است.
فلس های پسوریازیس معمولا روی مفاصلی مانند آرنج و زانو ایجاد می شود اما در اندام های دیگر مانند دست ها، پا، گردن، پوست سر و صورت نیز ممکن است بروز کند و در موارد کمتر ناخن ها، دهان یا اندام تناسلی را تحت تاثیر قرار می دهد.
آمار نشان می دهد حدود 7.5 میلیون نفر از جمعیت آمریکا به بیماری پسوریازیس مبتلا هستند. این عارضه معمولا با بیماری های زیر مرتبط است:
- دیابت نوع 2
- روده ملتهب
- بیماری های قلبی
- آرتریت پسوریازیس
هر دو گروه زنان و مردان در هر سنی از کودکی تا سالمندی ممکن است به این عارضه مبتلا شوند.
انواع پسوریازیس
به طور کلی 5 نوع پسوریازیس مختلف وجود دارد:
1. پسوریازیس پلاک مانند (Plaque)
شایع ترین نوع پسوریازیس است که حدود 80 درصد افراد مبتلا، به آن دچار هستند. در پسوریازیس پلاک مانند، زخم های قرمز و ملتهب با فلس های نقره ای-سفید یا سفید رنگ پوشیده شده و معمولا روی آرنج، زانو و پوست سر ظاهر می شود.
2. پسوریازیس خالدار (Guttate)
این نوع در کودکان شایع تر است و به صورت لکه های صورتی کوچک ظاهر می شود. پسوریازیس خالدار اغلب در نواحی تنه، بازو و پاها دیده می شود و به ندرت مانند پسوریازیس پلاک، ضخیم یا برجسته می شود.
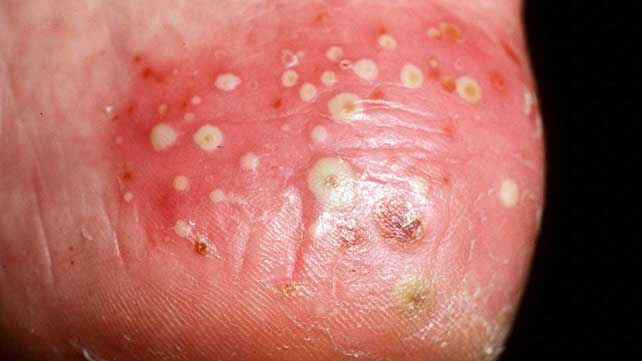
3. پسوریازیس پوسچولر (Pustular)
این نوع پسوریازیس در بزرگسالان شایع تر است که به شکل تاول های چرکین و سفید ظاهر شده و نواحی وسیعی از پوست، قرمز و ملتهب می شود. پسوریازیس پوسچولر معمولا ابتدا در نواحی کوچک تر مانند دست یا پا ایجاد شده و ممکن است گسترده تر شود.
4. پسوریازیس معکوس (Inverse)
این نوع پسوریازیس موجب قرمزی، التهاب و براق شدن برخی نواحی چین خورده پوست از جمله زیر بغل یا سینه، کشاله ران یا اطراف ناحیه تناسلی می شود.
5. پسوریازیس اریترودرمیک (Erythrodermic)
نوع بسیار شدید و نادر پسوریازیس است که معمولا بخش های وسیعی از بدن را درگیر می کند. در پسوریازیس اریترودرمیک پوست آفتاب سوخته به نظر می رسد.
پوسته پوسته شدن شدید، قرمزی و گسترده بودن ضایعات از نشانه های این نوع است. فرد مبتلا ممکن است دچار تب شده و اغلب اوقات بیمار باشد. پسوریازیس اریترودرمیک از انواع خطرناک است و فرد مبتلا باید سریعا به پزشک مراجعه کند.
علائم پسوریازیس
علائم و نشانه های پسوریازیس از فردی به فرد دیگر متفاوت است و به نوع پسوریازیس بستگی دارد. ممکن است به صورت پوسته پوسته شدن خفیف در نواحی مانند پوست سر یا آرنج ظاهر شده یا بخش های وسیعی از بدن را درگیر کند.
شایع ترین علائم پسوریازیس عبارتند از:
- ضایعات پوستی قرمز، برجسته و ملتهب
- فلس های نقره ای سفید روی ضایعات قرمز
- خشکی پوست که ممکن است با ترک خوردگی و خونریزی همراه باشد
- درد در نواحی اطراف ضایعات قرمز رنگ
- خارش و سوزش در اطراف ضایعات
- ضخیم شدن یا فرو رفتگی در ناخن
- مفاصل دردناک و متورم
توجه داشته باشید که همه بیماران تمامی این علائم را تجربه نخواهند کرد و حتی برخی انواع نادر پسوریازیس، علائم کاملا متفاوتی ایجاد می کنند.
علائم بیماری پسوریازیس به صورت دوره ای ظاهر می شود، ممکن است به مدت چند روز یا چند هفته (مخصوصا در فصول سرد سال) علائم مشاهده شده، سپس از بین رفته یا خاموش و غیرقابل تشخیص شود و مجددا مدتی بعد ظاهر گردد یا گاهی در برخی افراد نشانه های پسوریازیس برای همیشه ناپدید می شود.
آیا پسوریازیس مسری است؟
اگرچه برخی مردم گمان می کنند این بیماری مسری است اما در واقع بیماری پسوریازیس غیر واگیردار بوده و حتی با دست زدن به ضایعات پوست فرد مبتلا، بیماری به فرد دیگر سرایت نخواهد کرد.
علت پسوریازیس
در بدن فرد سالم، پوست جدید در لایه های عمیق تر رشد کرده و به مرور به سطح پوست می رسد و در پایان از بدن جدا می شود. این چرخه برای هر پوست جدید یک ماه طول می کشد.
در افراد مبتلا به پسوریازیس فرایند تولید پوست به قدری سریع است که فقط چند روز طول کشیده و سلول های پوست فرصت ریزش ندارند و همین امر باعث تجمع سلول های پوستی می شود.
تاکنون علت دقیق بیماری پسوریازیس مشخص نشده اما نتیجه تحقیقات گسترده در این زمینه نشان می دهد احتمالا دو عامل ژنتیک و سیستم ایمنی در بروز این بیماری نقش دارند.
پسوریازیس و سیستم ایمنی
همانطور که قبلا اشاره شد پسوریازیس یک بیماری خود ایمنی است. بیماری های خود ایمنی به دلیل حمله سیستم ایمنی به سلول های بدن ایجاد می شوند.
در حالی که در بدن فرد سالم، گلبول های سفید مسئول حمله و نابود کردن باکتری های مهاجم و مبارزه با عفونت هستند، در پسوریازیس گلبول های سفید نوع T به اشتباه به سلول های پوستی حمله می کنند و نتیجه آن افزایش سرعت تولید سلول های پوستی می باشد.
پسوریازیس و ژنتیک
برخی افراد ژن هایی را به ارث می برند که احتمال ابتلا به پسوریازیس را افزایش می دهد. دانشمندان تاکنون 25 نوع ژن شناسایی کرده اند که می توانند با تغییر در رفتار سلول های T خطر ابتلا به پسوریازیس را افزایش دهند.
اگر در افراد خانواده سابقه مشکلات پوستی وجود داشته باشد احتمال ابتلا به این عارضه بیشتر می شود اما به طور کلی ژنتیک تاثیر زیادی در ابتلا ندارد زیرا حدود 10 درصد افراد این ژن را به ارث برده و از میان آن ها تنها 2 تا 3 درصد به پسوریازیس مبتلا می شوند.
سایر عوامل موثر در ابتلا به پسوریازیس
برخی عوامل دیگر در ایجاد یا عود مجدد علائم پسوریازیس موثر هستند که از شایع ترین آن ها می توان به موارد زیر اشاره کرد:
- هوای سرد
- نوشیدن بیش از حد الکل
- سیگار کشیدن
- ابتلا به اختلالات خودایمنی دیگر از جمله HIV یا آرتریت روماتوئید
- عفونت هایی که باعث ضعیف شدن سیستم ایمنی می شوند مانند گلودرد
- آسیب های پوستی مانند بریدگی، نیش حشرات و آفتاب سوختگی
- استرس و تنش بیش از حد
- مصرف برخی داروها مانند لیتیوم، بتا بلوکر، و داروهای ضد مالاریا
تشخیص پسوریازیس
پس از مشاهده علائم اولیه و مراجعه فرد به پزشک، احتمالا پزشک برای تشخیص دقیق دو آزمایش انجام خواهد داد:
1. معاینه فیزیکی بیمار
به دلیل علائم واضح پسوریازیس، اکثر پزشکان با مشاهده نشانه های ظاهری فرد، قادر به تشخیص پسوریازیس و رد کردن سایر اختلالات پوستی هستند.
2. بیوپسی (نمونه برداری)
اگر علائم پسوریازیس چندان واضح نباشد، پزشک ممکن است از بیوپسی برای نمونه برداری از پوست استفاده کند.
درمان پسوریازیس
متاسفانه پسوریازیس درمان قطعی ندارد و روش های درمانی ارائه شده به منظور کاهش التهاب، فلس های پوستی و کند کردن سرعت رشد سلول های پوست انجام می شود.
به طور کلی راهکارهای درمانی پسوریازیس به سه دسته تقسیم می شود:
1. درمان موضعی پسوریازیس
کرم ها و پمادهای موضعی برای کاهش علائم پسوریازیس خفیف تا متوسط استفاده می شود که به صورت مستقیم به نواحی آسیب دیده اعمال می گردد. از جمله این پمادها می توان به موارد زیر اشاره کرد:
- کورتیکواستروئیدهای موضعی
- رتینوئیدهای موضعی
- آنترالین (دیترانول)
- آنالوگ های ویتامین D
- اسید سالیسیلیک
- مرطوب کننده ها
2. درمان خوراکی و تزریقی
افراد مبتلا به پسوریازیس متوسط و شدید و بیمارانی که به درمان های دیگر پاسخ نداده اند ممکن است نیاز به مصرف داروهای خوراکی یا تزریقی داشته باشند. اگرچه اغلب این داروها عوارض شدیدی داشته و معمولا برای مدت کوتاه تجویز می شود.
این داروها عبارتند از:
- سیکلوسپورین (سندیمون)؛ این نوع دارو واکنش سیستم ایمنی بدن را مهار کرده و می تواند به کاهش علائم پسوریازیس کمک کند اما از سوی دیگر با توجه به اختلال در عملکرد سیستم ایمنی بدن، فرد به راحتی به سایر بیماری ها مبتلا می شود. از عوارض جانبی این دارو می توان به مشکلات کلیوی و فشار خون بالا اشاره کرد.
- متوترکسات؛ این دارو نیز مانند سیکلوسپورین سیستم ایمنی را مهار می کند و در صورت مصرف دوز پایین، عوارض کمتری خواهد داشت اما در دراز مدت عوارض جدی ایجاد می کند که شامل آسیب کبدی و کاهش تولید گلبول های قرمز و سفید خون است.
- داروهای بیولوژیک؛ این نوع داروها تزریقی عملکرد سیستم ایمنی بدن را تغییر داده و مانع تعامل بین سیستم ایمنی و مسیرهای التهابی می شود.
- رتینوئیدها؛ این نوع از داروها باعث کاهش تولید سلول های پوستی می شود اما معمولا بعد از توقف مصرف دارو، علائم پسوریازیس دوباره بازمی گردد. از جمله عوارض جانبی آن می توان به ریزش مو و التهاب لب اشاره کرد.
مصرف این دارو در زنان باردار یا خانم هایی که قصد حاملگی در سه سال آینده را دارند ممکن است باعث بروز نقایص زایمان شود.
3. نور درمانی (لایت تراپی)
در این روش از نور ماورا بنفش یا نور طبیعی استفاده می شود، نور خورشید باعث از بین رفتن گلبول های سفید خون – که باعث رشد سریع سلول های پوستی شده اند – می گردد.
هر دو نوع نور UVA یا UVB می تواند در کاهش علائم پسوریازیس خفیف تا متوسط مفید باشد.
نکته: اکثر بیماران مبتلا به پسوریازیس متوسط تا شدید از ترکیبی از درمان ها استفاده می کنند. در برخی موارد از زمان ابتلا تا پایان عمر، یک روش درمانی روی بیمار انجام می شود و در برخی دیگر ممکن است نیاز به تغییر روش درمانی باشد.
رابطه پسوریازیس با تغذیه و سبک زندگی
تغذیه معمولا در درمان بیماری پسوریازیس تاثیر چندانی ندارد اما رژیم غذایی سالم و تغییراتی در سبک زندگی به کاهش علائم این عارضه کمک می کند. از جمله:
کاهش وزن
کاهش وزن در مبتلایان می تواند به کاهش شدت بیماری پسوریازیس کمک کند. اگرچه چگونگی ارتباط بین وزن و پسوریازیس مشخص نیست اما کاهش وزن برای سلامتی کلی بدن مفید است حتی اگر تاثیری در کاهش شدت علائم پسوریازیس نداشته باشد.
امگا 3
تا حد امکان از مصرف چربی های اشباع شده که در محصولات حیوانی از قبیل گوشت و لبنیات وجود دارد اجتناب کرده و سعی کنید اسیدهای چرب امگا 3 را در رژیم غذایی خود بگنجانید. از جمله منابع گیاهی امگا 3 می توان به گردو، تخم کتان و سویا اشاره کرد.
اجتناب از مواد غذایی التهاب آور
برخی مواد غذایی مانند گوشت قرمز، شکر تصفیه شده، مواد غذایی فراوری شده و لبنیات زمینه بروز التهاب در بدن را فراهم می کنند. برای کاهش علائم پسوریازیس از مصرف این غذاها پرهیز کنید.
مصرف نوشیدنی های الکلی نیز در عود ناگهانی علائم پسوریازیس موثر است.
ویتامین ها
با پزشک خود درباره مصرف مکمل های ویتامین به منظور کاهش نشانه های پسوریازیس مشورت کنید.
استرس و فشارهای عصبی
استرس از عوامل فوق العاده تاثیرگذار در بیماری پسوریازیس است و مدیریت و کنترل استرس با یوگا، مراقبه، تنفس صحیح و حفظ سلامت عاطفی می تواند به کاهش علائم و عود بیماری کمک کند.
فرد مبتلا ممکن است دچار افسردگی و کاهش اعتماد به نفس ناشی از بیماری – بخصوص در دورهای عود – شود. نقش خانواده، مشورت با روانپزشک و عضویت در گروه بیماران مبتلا در این زمینه بسیار مهم است.
پیشگیری از پسوریازیس
با توجه به احتمال ارثی بودن این عارضه در برخی افراد، گاهی پیشگیری از آن امکان پذیر نیست اما لازم است برای پیشگیری از بروز و عود علائم بیماری پسوریازیس به نکات زیر توجه کنید:
1. از استرس دوری کنید.
2. حداقل سه بار در هفته تمرینات ورزشی انجام دهید.
3. استراحت و تفریحات کافی داشته باشید.
4. از مرطوب کننده استفاده کنید.
5. فضای اتاق را مرطوب نگه دارید.
6. از آب و هوای سرد دوری کنید.
7. نور خورشید مفید است، روزانه 20 دقیقه در فضای باز قدم بزنید.
8. از قرار گرفتن در معرض نور خورشید تا حدی که منجر به آفتاب سوختگی شود اجتناب کنید.
9. قبل از مصرف داروهای تحریک کننده مانند لیتیم، کینیدین، پروپرانولول، ضد مالاریا، اندومتاسین و ایندرال با پزشک مشورت کنید.
10. زخم های باز و بریدگی ها را بپوشانید.
11. از افراد مبتلا به بیماری های ویروسی و مسری دوری کنید.
12. میوه و سبزیجات تازه، مواد غذایی سرشار از فیبر و پروتئین کمتر مصرف کنید.
13. اغلب اوقات دست ها را بشویید.
14. از شامپوی زغالی یا کولتار (شامپو پسوریازیس) استفاده کنید، قبل از مصرف با پزشک مشورت کنید.
منبع: healthline – medicinenet – wikihow
🔥 برای مشاهده سریع جدیدترین فال های امروز روی دکمه زیر کلیک فرمایید











![متن و پیام تبریک روز ملی خلیج همیشه فارس [10 اردیبهشت] متن تبریک روز ملی خلیج فارس](http://www.coca.ir/wp-content/uploads/2024/04/متن-تبریک-روز-ملی-خلیج-فارس-100x70.jpg)
![عکس پروفایل و کارت پستال تبریک روز جهانی کارگر [عکس نوشته روز کارگر] عکس نوشته تبریک روز کارگر برای پروفایل](http://www.coca.ir/wp-content/uploads/2017/04/عکس-نوشته-روز-کارگر-پروفایل-100x70.jpg)
![متن تبریک روز جهانی کار و کارگر برای استوری [انگلیسی – فارسی] متن تبریک روز جهانی کار و کارگر](http://www.coca.ir/wp-content/uploads/2024/04/متن-تبریک-روز-جهانی-کار-کارگر-100x70.jpg)
![20 شعر تبریک به مناسبت روز کارگر [اشعار طنز و رسمی!] شعر تبریک روز کارگر](http://www.coca.ir/wp-content/uploads/2024/04/شعر-تبریک-روز-کارگر-100x70.jpg)

![جملات فلسفی و کوتاه ایمانوئل کانت [انگلیسی – فارسی] سخنان و جملات فلسفی ایمانوئل کانت](http://www.coca.ir/wp-content/uploads/2024/04/جملات-فلسفی-ایمانوئل-کانت-100x70.jpg)
![زیباترین جملات عاشقانه و فلسفی میلان کوندرا [انگلیسی – فارسی] جملات ناب و فلسفی میلان کوندرا](http://www.coca.ir/wp-content/uploads/2024/04/جملات-فلسفی-میلان-کوندرا-100x70.jpg)
